肾细胞癌诊治指南(试行版)
中华医学会 泌尿外科分会
肾癌诊治指南编写组
名词解释无症状肾癌:无临床症状或体征,由B超或CT检查发现的肾癌
副瘤综合征:发生于肿瘤原发病灶和转移病灶以外由肿瘤引起的症候群
局限性肾癌:2002年版AJCC的TNM分期中的T1-T2N0M0期肾癌,临床分期为Ⅰ、Ⅱ期
局部进展性肾癌:伴有区域淋巴结转移或(和)肾静脉瘤栓或(和)下腔静脉瘤栓或(和)肾上腺转移或肾周脂肪组织或(和)肾窦脂肪组织,但未超过肾周筋膜,无远处转移的肾癌,2002年版AJCC临床分期为Ⅲ期
转移性肾癌:2002年版AJCC临床分期Ⅳ期肾癌,包括T4N0M0期肾癌
保留肾单位手术:保留肾脏的手术总称,包括肾部分切除术、肾脏楔性切除术、肾肿瘤剜除术等
微创治疗:文献中对微创治疗手段没有严格的界定,本指南中将射频消融、高强度聚焦超声、冷冻消融归为微创治疗范畴。而腹腔镜下根治性肾切除术或NSS,由于切除组织及范围同开放性手术,本指南中没有将其划为微创治疗范畴
流行病学
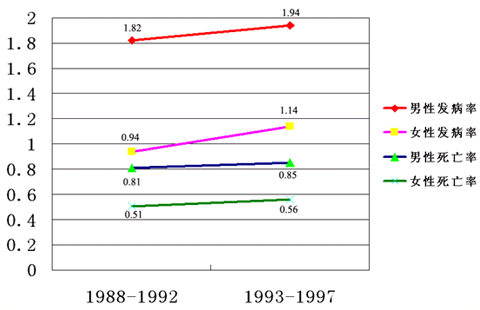
*我国各地区肾癌的发病率及死亡率差异也较大*肾癌的发病率和死亡率均有上升趋势
*男:女为2:1*城市地区高于农村地区,二者最高相差43倍
*发病年龄可见于各年龄段,高发年龄50~70岁
中国肾癌发病率及死亡率流行趋势(1/10万)
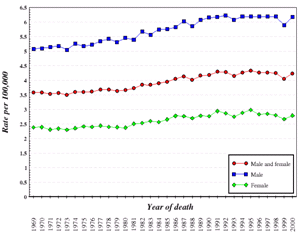
美国肾癌发病率及死亡率流行趋势
肾癌发病率流行趋势图

1973年发病人数=7.8583
2000 年发病人数=12.1294
发病率、死亡率均有上升趋势
肾癌死亡率流行趋势图
1969 年死亡人数=3.5858
2000 年死亡人数=4.2339
病因学
★肾癌的病因未明
★相关因素:吸烟、肥胖、长期血液透析、长期服用解热镇痛药物、某些病毒感染等有关
★相关职业:石油、皮革、石棉等产业工人患病率高
★遗传因素:占肾癌总数的2~4%
病 理
大体
*肾癌绝大多数发生于一侧肾脏
*常为单个肿瘤,10~20%为多发
*直径平均7cm
*常有假包膜与周围肾组织相隔
*双侧先后或同时发病者仅占散发性肾癌的2~4%
*遗传性肾癌则常表现为双侧、多发性肿瘤肾癌的病理分型
肾癌的病理分型
| 传统分型 |
新分型(1997年) |
肾透明细胞癌 |
肾透明细胞癌(60%~85%) |
肾乳头状腺癌 |
乳头状肾细胞癌(7%~14%) |
肾颗粒细胞癌 |
肾嫌色细胞癌(4%~10%) |
肾肉瘤样癌 |
肾集合管癌(1%~2%) |
肾未分化癌 |
未分类肾细胞癌 |
★以往常用的是1982年Fuhrman四级分类
★推荐采用高分化、中分化、低分化(未分化)的三级分类标准,(将Fuhrman分级中的I、II级合并为一级即高分化、Ⅲ级为中分化、Ⅳ级为低分化或未分化)
Robson分期与1997年分期生存率对比

Robson分期

1997年TNM分期
N=675例。结果显示与1997年TNM分期相比,Robson分期对Ⅱ、Ⅲ、Ⅳ期肾癌预后判定缺乏精确性
推荐采用2002年AJCC肾细胞癌TNM分期
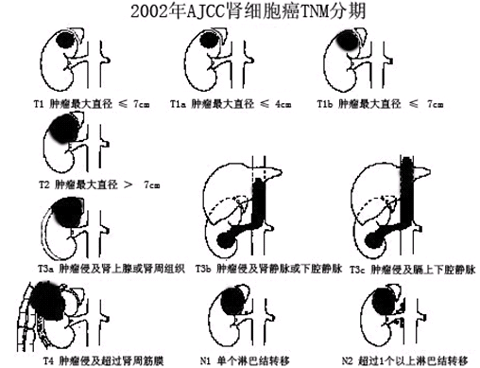
肾的临床表现
★国内文献报告无症状肾癌占33%,国外约50%
★肾脏表现:血尿、疼痛、肿块
★副瘤综合症:高血压、贫血、体重减轻、恶病质、发热、红细胞增多症、肝功能异常、高钙血症、高血糖、血沉增快、神经肌肉病变、淀粉样变性、溢乳症、凝血机制异常
★转移表现:病理性骨折、咯血等
诊 断
★临床诊断依靠影像学检查
★实验室检查主要作为对患者术前一般状况以及预后判定的评价指标
★确诊依靠病理学检查
推荐必需包括的实验室检查项目:尿素氮、肌酐、肝功能、全血细胞计数、血红蛋白、血钙、血糖、血沉、碱性磷酸酶和乳酸脱氢酶
推荐必需包括的影像学检查项目:腹部超声波检查、胸部X线片、腹部CT平扫和增强扫描
★腹部CT平扫和增强扫描及胸部X线片是术前临床分期的主要依据
推荐参考选择的影像学检查项目 :腹部平片 、核素肾图或IVU 、核素骨扫描 、胸部CT扫描检查 、头部CT、MRI扫描检查 、腹部MRI扫描检查
有条件的地区及患者选择的影像学检查项目:肾声学造影、螺旋CT、MRI、PET或PET-CT检查
不推荐的检查:穿刺活检和肾血管造影
不推荐穿刺活检作为常规检查的依据
★主要由于CT和MRI诊断肾肿瘤的准确性高以及针吸活检较高的误诊率(假阴性及假阳性率)
在肾肿瘤诊断中针吸活检存在的主要问题:
★假阴性率高达15%
★假阳性率2.5%
★针吸活检的并发症发生率<5%,包括出血、感染、动静脉漏、气胸
★穿刺道种植率<0.01%
★针吸活检死亡率<0.031%
不推荐肾血管造影作为常规检查的依据
Campbell’s Urology.8th中指出20%~25%的肾癌在肾血管造影中无肿瘤血管显像,但其中有一些病例在 CT增强扫描中有肿瘤强化现象,认为肾血管造影在诊断肾肿瘤的价值有限为有创检查,有一些并发症发生率
治 疗
基本原则:依据肾癌的临床分期
★综合影像学检查结果进行临床分期评价
★根据临床分期初步制定治疗原则
★依据术后组织学检查确定的侵袭范围,进行病理分期评价
★如pTNM与cTNM分期有偏差,按pTNM分期结果修订术后治疗方案
局限性肾癌的治疗
根治性肾切除术切除范围示意图
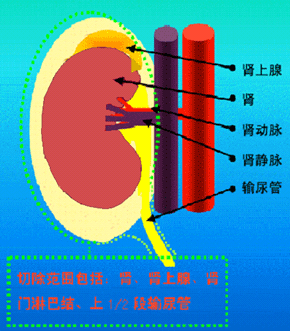
外科手术是局限性肾癌首选治疗方法
手术方式:
根治性肾切除手术
保留肾单位手术
开放或腹腔镜手术
美国肾癌患者5年生存率的变化
局限性肾癌的外科治疗
美国肾癌患者5年生存率的变化
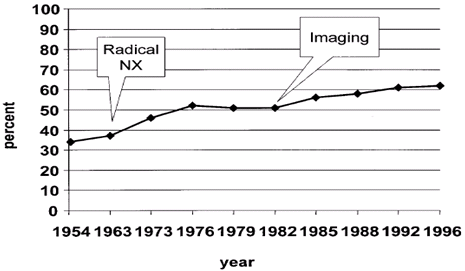
1969年Robson报道局限性肾癌根治性肾癌切除术后5年生存率66%,而单纯性肾切除术后5年生存率为52%。从此根治性肾切除术作为肾癌治疗的标准术式。2001年统计结果显示美国肾癌患者5年生存率提高主要归功于采用根治性肾切除术和影像学的进步
局限性肾癌保留肾上腺的根治性肾切除术依据
| Paul等报道肾上腺转移率为3.1% (27/866) | |||||
| 伴肾上腺转移的肾肿瘤平均大小10cm(3.0-20.0cm),其中96.3%肾肿瘤≥8cm | |||||
| 肾上腺转移术前CT诊断符合率100% | |||||
| 77.8%(21/27)肾上腺转移伴多发转移 | |||||
| 孤立肾上腺转移占22.2% 占肾癌的0.7%(6/866) 肾上腺转移发生率与分期、部位、肿瘤大小相关 |
|||||
| 肾原发肿瘤分期 |
PT1 |
PT2 |
PT3a |
PT3b-c |
PT4 |
3.8% |
27.7% |
23.1% |
57.7% |
47.7% |
|
| 肾原发肿瘤部位 |
上极 |
中部 |
下极 |
||
44.5% |
29.6% |
25.9% |
|||
国内文献
牛志宏等报道肾上腺转移率为6.7%(5/75)
伴肾上腺转移的肾癌平均肿瘤大小13cm(9.0-18.0cm)
文献综述
肾上腺转移率1.4%~7.8%,平均3.8%(222/5822)
此外需考虑对侧肾上腺转移可能性以及由于肾上腺
转移引起的肾上腺皮质功能低下
局限性肾癌保留肾上腺的根治性肾切除术依据
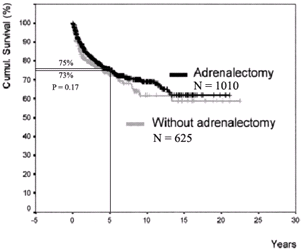
在1010例传统根治性肾切除术患者5年无病生存率75%,而625例保留同侧肾上腺的患者5年无病生存率为73%,统计学无差别

孤立性肾上腺转移切除术后5年无病生存率61%,而伴远处转移同侧肾上腺切除术后万物并生存率为19%
保留同侧肾上腺根治性肾切除术的条件
★临床分期Ⅰ或Ⅱ期
★肿瘤位于肾中、下部分
★大小<8cm
★术前CT显示肾上腺正常
保留肾单位手术适应证
(Nephron sparing surgery,NSS)
肾癌发生于解剖性或功能性的孤立肾,根治性肾切除术将会导致肾功能不全或尿毒症的
患者。如:先天性孤立肾,对侧肾功能不全或无功能者,以及双侧肾癌患者等NSS相对适应证 肾癌对侧肾存在某些良性疾患,如肾结石、慢性肾盂肾炎或其他能导致肾功能恶化的疾患(如高血压,糖尿病,肾动脉狭窄等)者
NSS可选择适应证
★临床分期T1a期(肿瘤大小≤4cm)
★肿瘤位于肾脏周边
★单发的无症状肾癌
★对侧肾功能正常
保留肾单位手术肾实质切除范围
李泉林等间隔3mm分层切开病理检查肾癌标本102例
★49例(48.0%)缺乏完整假包膜,其中8例无假包膜
★肿瘤直径≤4cm组假包膜不完整率17.1%(7/41)
★肿瘤直径>4cm组(68.9%),P=0.007
★假包膜外肾实质浸润17例(16.7%)
★假包膜外癌灶的发生与原发灶分期、分级、直径及假包膜完整性呈明显正相关,与患者年龄、性别、肿瘤生长部位及细胞类型无相关性
★建议NSS肾实质切除范围应距肿瘤边缘1.0cm
★目前国外多数学者建议NSS肾实质切除范围应距肿瘤
边缘0.5~1.0cm,不推荐用肿瘤剜除术治疗散发性肾癌
保留肾单位手术组织切缘的判定
2005年Duvdevani等报道301例NSS结果
★术中常规行冰冻病理检查切缘
★肾肿瘤大小1~12.5cm,平均3.56cm
★切除肿瘤周围正常肾组织厚度1~8mm
★术中冰冻病理切缘阳性2例(0.7%),但根治性肾切除术后的石蜡切片未见肿瘤残留
★切缘阴性的299例术后石蜡切片切缘阳性4例(1.3%),其中1例术后9个月复发,行根治性肾切除术,其他3例术后随访26、59、120个月未见复发。其它295例平均随访51个月,3(1%)例死于转移,2(0.7%)例于术后6、100个月复发
结论:手术中不必常规进行切缘组织冰冻病理检查
腹腔镜手术
手术方式:根治性肾切除术和肾部分切除术
手术途径:分为经腹腔、腹膜后及手助腹腔镜
切除范围及标准:同开放性手术
适应证:肿瘤局限于肾包膜内,无周围组织侵犯以及无淋巴转移及静脉瘤栓的局限性肾癌患者,其疗效与开放手术相当
禁忌证:≥T3期的肾癌、曾有患肾处手术史以及其他非手术适应证的患者
微创治疗
★射频消融、高强度聚焦超声、冷冻消融治疗肾癌处于临床研究阶段,尚无循证医学Ⅰ~Ⅲ级证据水平的研究结果,远期疗效尚不能确定,应严格按适应证慎重选择
★不推荐作为外科手术治疗的首选治疗方案
★如进行此类治疗需向患者说明
根治性肾切除术及区域淋巴结清扫范围示意图
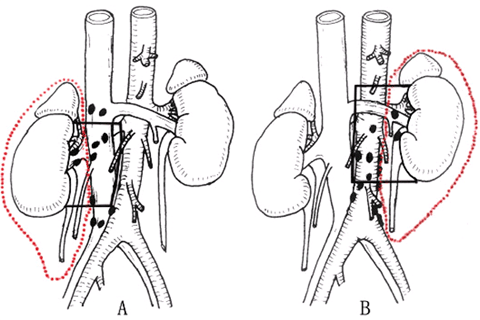
局限性肾癌不推荐行区域或扩大淋巴结清扫术依据
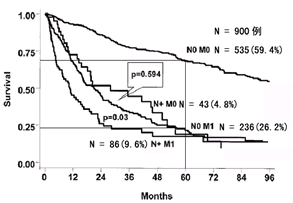

Pantuck等报道根治性肾切除术900例,其中798例可评价N分期,根据病理检查结果分为4组。M0患者中淋巴结阳性率7.4%,M1患者中淋巴结阳性率26.7%。N+M0、N0M1、N+M1三组术后8年生存率无统计学差别。495例术前临床分期为N0的患者中,257例未行淋巴结清扫术,238例行区域淋巴结清扫术,二组术后8年生存率无统计学差别
EORTC 30881 随机对照研究
| |
RN |
RN+淋巴结清扫 |
| 病例数(N=772) |
389 |
383 |
| 出组病例数 |
20 |
21 |
| 男性 |
228 |
198 |
| 女性 |
119 |
148 |
| 平均年龄 |
59.7 |
59.5 |
| 右肾癌 |
189 |
186 |
| 左肾癌 |
158 |
160 |
| 行为状态评分 0 |
296 |
292 |
| 1 |
44 |
43 |
| 2-4 |
7 |
11 |
| 并发症 |
22.2% |
25.6% |
| 5年生存率 |
82% |
82% |
★不推荐行区域或扩大淋巴结清扫术
★不推荐将微创治疗作为首选治疗方案
★不推荐术前常规应用肾动脉栓塞
★pT1a期术后不推荐术后选用辅助治疗
★pT1b~T2术后不推荐应用辅助性放、化疗
局部进展性肾癌(临床分期Ⅲ期)的治疗 ★推荐根治性肾切除术作为局部进展性肾癌首选治疗法
★对Ⅲ、Ⅳ期伴淋巴结肿大的肾癌患者,建议对比较容易切除的肿大淋巴结的患者行根治性肾切除术+肿大淋巴结切除术
★建议对临床分期为T3bN0M0,行为状态良好的患者行腔静脉瘤栓取出术。
★不推荐对有下腔静脉壁受侵、淋巴结转移或远处转移的患者行瘤栓取出术
下腔静脉瘤栓分型
推荐采用美国梅约医学中心(Mayo Clinic)五级分类法
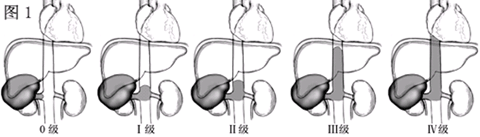
0级:瘤栓局限在肾静脉内
Ⅰ级:瘤栓位于下腔静脉内,瘤栓顶端距肾静脉开口处≤2cm
Ⅱ级:瘤栓位于肝静脉水平以下的下腔静脉内,瘤栓顶端距肾静脉开口处>2cm
Ⅲ级:瘤栓在肝内下腔静脉,膈肌以下
Ⅳ级:瘤栓位于膈肌以上下腔静脉内
局部进展性肾癌术后辅助治疗
★术后辅助干扰素或/和IL-2治疗相关的多中心、随机对照研究正在进行中,尚无定论。
★尚无理想联合治疗方案
★对未能彻底切除干净的Ⅲ期肾癌术后可行术中或术后放疗
★术后辅助瘤苗可能提高生存率
瘤苗辅助根治性肾切除
治疗局限性肾癌随机对照研究

术后辅助性应用自体肿瘤疫苗可以延长T3期肾细胞癌患者的生存期,但需多中心性研究进一步证实。必须严格遵守国家医药管理局对新药临床试验治疗的准入制度
转移性肾癌的治疗
★晚期肾癌尚无标准治疗方案
★外科手术治疗及放疗均为辅助性治疗手段,临床研究证实切除肾脏原发灶可提高IFN-α或/和IL-2治疗转移性肾癌的疗效。
★推荐对孤立性肺转移、行为状态良好、低危险因素的患者先行根治性肾切除术
★根治性肾切除术后出现孤立性的转移瘤以及肾癌伴发孤立性的转移病灶可以考虑手术切除
★由于肾肿瘤引起的症状严重可行姑息性肾切除术、肾动脉栓塞、姑息性放疗
转移性肾癌的治疗
★推荐以IFN-α或/和IL-2为主的免疫治疗或二氟脱氧胞苷为主的化疗
★IFN-α推荐治疗剂量:IFN-α9MIU/次,im或H,三次/周,共12周
★国内尚无能达到治疗剂量的IL-2商品
★无证据显示LAK细胞、TIL细胞、IFN-γ治疗转移性肾癌有效
★转移性肾癌疗效评价标准推荐采用新的实体瘤疗效评定标准-RECIST
肾癌诊治流程
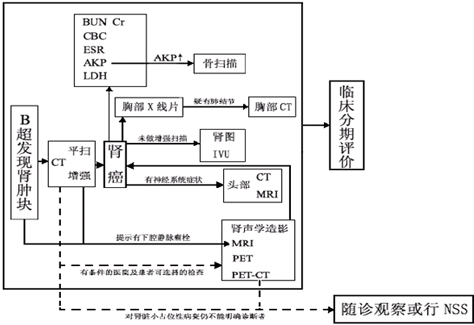
肾癌诊治流程

肾癌预后的影响因素 ★最主要因素是病理分期
★其次包括组织学类型,乳头状肾细胞癌和嫌色细胞癌的预后好于透明细胞癌;乳头状肾细胞癌Ⅰ型的预后好于Ⅱ型;集合管癌预后较透明细胞癌差
★其他:组织学分级、患者的行为状态评分、症状、肿瘤中是否有组织坏死等因素有关
影响转移性肾癌预后的危险因素
|
影响因素 |
标准 |
评分 |
标准 |
评分 |
|
血沉 |
>70mm/h |
2 |
≤70mm/h |
0 |
乳酸脱氢酶 |
>280U/L |
2 |
≤280U/L |
0 |
中性粒细胞计数 |
<6000/µL |
1 |
≥6000/µL |
0 |
血红蛋白 |
<100g/L |
1 |
≥100g/L |
0 |
孤立的肺以外的转移 |
有 |
1 |
无 |
0 |
骨转移 |
有 |
1 |
无 |
0 |
危险因素对转移性肾癌预后的影响

遗传性肾癌 已明确的遗传性肾癌包括:
①VHL综合征
②遗传性乳头状肾癌
③遗传性平滑肌瘤病肾癌
④BHD(Birt-Hogg-Dube)综合征
遗传性肾癌的诊断
诊断要点:
①患病年龄以中、青年居多,有/无家族史
②肾肿瘤常为双侧、多发,影像学上具有肾癌的特点
③有遗传性肾癌综合征的其他表现
④检测证实相应的染色体和基因异常
遗传性肾癌的治疗
VHL综合征肾癌治疗原则
★肾肿瘤直径<3cm的观察等待
★当最大肿瘤直径≥3cm考虑手术治疗
★首选NSS,包括肿瘤剜除术
随 诊
推荐常规随诊内容:
①病史询问
②体格检查
③血常规和血生化检查
④胸部X线片(正、侧位)
⑤腹部超声波检查
第一次随诊可在术后4~6周进行,主要评估肾脏功能、失血后的恢复状况以及有无手术并发症。对行NSS的患者术后4~6周行肾CT扫描, 了解肾脏形态变化,为今后的复查做对比之用
推荐各期肾癌随访时限:
T1~T2:每3~6个月随访一次连续3年,以后每年随访一次
T3~T4:每3个月随访一次连续2年,第3年每6个月随访一次,以后每年随访一次
VHL综合征治疗后:应每6个月进行腹部和头部的CT扫描。每年进行一次中枢神经系统的MRI检查,尿儿茶酚胺测定,眼科和听力检查

